
Рефераты по рекламе
Рефераты по физике
Рефераты по философии
Рефераты по финансам
Рефераты по химии
Рефераты по хозяйственному праву
Рефераты по цифровым устройствам
Рефераты по экологическому праву
Рефераты по экономико-математическому моделированию
Рефераты по экономической географии
Рефераты по экономической теории
Рефераты по этике
Рефераты по юриспруденции
Рефераты по языковедению
Рефераты по юридическим наукам
Рефераты по истории
Рефераты по компьютерным наукам
Рефераты по медицинским наукам
Рефераты по финансовым наукам
Рефераты по управленческим наукам
психология педагогика
Промышленность производство
Биология и химия
Языкознание филология
Издательское дело и полиграфия
Рефераты по краеведению и этнографии
Рефераты по религии и мифологии
Рефераты по медицине
Контрольная работа: Первая медицинская помощь при травмах
Контрольная работа: Первая медицинская помощь при травмах
Содержание
1. Краткая медицинская характеристика ран и кровотечений, первая помощь при них.
2. Краткая медицинская характеристика ожогов и первая помощь при них.
3. Краткая медицинская характеристика электротравм и первая помощь при них
4. Краткая медицинская характеристика обморожений и первая помощь при них
5. Краткая медицинская характеристика отморожений и первая помощь при них
6. Краткая медицинская характеристика переломов и первая помощь при них.
7. Краткая медицинская характеристика синдрома позиционного сдавления и первая помощь при них
1. Краткая медицинская характеристика ран и кровотечений, первая помощь при них
1.1 Раны и кровотечения
Раной называется всякое повреждение целостности кожных покровов или слизистых оболочек тела человека и глублежащих тканей. Человек может получить ранение в любое время и в любой обстановке — дома, в школе, на работе, на улице и т. д. Поэтому каждый человек должен уметь оказывать помощь себе (самопомощь) и другому пострадавшему (взаимопомощь).
В зависимости от того, чем нанесена рана, различают: колотые раны — нанесенные гвоздем, иглой, шилом, штыком или другим острым предметом; резаные — нанесенные режущим оружием или предметом (ножом, стеклом); ушибленные раны — полученные от воздействия какого-то предмета, при ударе, падении; рваные раны — нанесенные различными предметами, когда в момент повреждения как бы разрывается или вырывается кусок ткани; огнестрельные — нанесенные пулей, осколком снаряда; укушенные полученные в результате укуса животных.
Раны могут быть поверхностными, когда повреждаются только верхние слои кожи (ссадины), и более глубокими, когда повреждаются не только все слои кожи, но и глублежащие ткани подкожная клетчатка, мышцы и даже кости. Особую опасность представляют раны, проникающие в какую-либо полость — грудную, брюшную, полость черепа, так как при этом может оказаться поврежденным какой-либо жизненно важный внутренний орган.
Какое бы ранение ни было, оно всегда опасно для человека по двум основным причинам: кровотечение из раны и нагноение раны.
Все раны с момента своего возникновения содержат микроорганизмы, т. е. инфицированы. Проникновение микробов в толщу тканей, и кровеносные сосуды оказывает отрицательное влияние не только на своевременное заживление раны, но и на организм в целом. Для предупреждения заражения раны следует быстрее закрыть ее стерильной повязкой.
При всяком ранении повреждаются кровеносные 3UD сосуды, поэтому оно сопровождается кровотечением.
В зависимости от того, какие сосуды повреждены, кровотечение может быть незначительным или очень обильным, опасным для жизни. Различают артериальное кровотечение, возникающее при повреждении артерий, венозное — при повреждении вен, капиллярное — при повреждении мелких кровеносных сосудов.
Кроме наружных кровотечений, при которых кровь изливается наружу, бывают кровотечения внутренние, при которых вытекающая из раненого сосуда или органа кровь скапливается в какой-либо внутренней полости (брюшной, грудной).
Артериальное кровотечение
Признаки: кровь из раны вытекает фонтанирующей струей или толчками; большое кровавое пятно на одежде или лужа крови возле пострадавшего.
Схема оказания неотложной помощи при артериальном кровотечении:
1. Немедленно остановите кровотечение кулаком или пальцем. Не надо тратить время, чтобы снять одежду;
2. Наложите кровоостанавливающий жгут (платок, ремень) или давящую повязку;
3. После остановки кровотечения обработайте прилегающую к ране поверхность кожи йодом и наложите стерильную повязку;
4. На холоде (на морозе) укутайте поврежденную конечность, чтобы предотвратить переохлаждение (отморожение);
5. Укройте пострадавшего, чтобы он согрелся. Дайте теплого сладкого чая (если нет повреждения брюшной полости);
6. Срочно доставьте пострадавшего в лечебное учреждение.
Прижатие артерий с целью остановки кровотечения применимо лишь в течение короткого времени, необходимого для подготовки наложения жгута или закрутки. Прижатие артерии к кости требует значительных усилий (рис. 2, 3, 4).

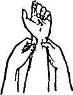
Рис. 2. Точка прижатия артерий при кровотечении

Рис. 3. Пальцевое прижатие артерии при кровотечении из кисти и ран предплечья и плеча.

Рис. 4. Пальцевое прижатие артерии при кровотечении из бедра
Способы наложения жгута.
Жгут или закрутку следует накладывать поверх одежды (или поверх нескольких туров бинта) выше раны и возможно ближе к ней. Наложенный жгут должен быть хорошо виден, его нельзя закрывать одеждой или бинтом. Затягивать жгут следует лишь до прекращения кровотечения, так как чрезмерное затягивание увеличивает без нужды болевые ощущения и нередко травмирует нервные стволы. Жгут нельзя держать более 2 часов. В течение этого времени необходимо доставить пострадавшего в лечебное учреждение. Если это не удается сделать, то по истечении 1,5 часов жгут должен быть на несколько минут ослаблен при одновременном прижатии поврежденного сосуда пальцем, а затем наложен несколько выше вновь. В холодное время жгут следует расслаблять через каждые 30 минут на короткое время.
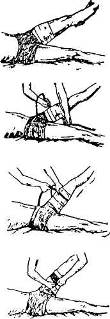
а — завязывание узла, б — закручивание, в — закрепление закрутки
Рис. 5. Способ остановки кровотечения закруткой.
При наложении резинового жгута его берут за концы, слегка растягивают, обводят вокруг конечности несколько раз и закрепляют (рис.6).
Матерчатый жгут представляет собой тесьму длиной в 1 м и шириной в 3 см, снабжен пряжкой и приспособлением для закрутки. Жгут обводят вокруг конечности, конец его продевают и пряжку, затягивают до отказа, затем закручивают закрутку до тех пор, пока кровотечение не остановится.
Остановка кровотечения при помощи закрутки состоит в том, что конечность выше места ранения обвязывают скрученным в виде жгута платком, толстой веревкой, а затем, просунув в образованное кольцо палку, вращают его до тех пор, пока кровотечение не остановится (рис. 5).
Запомните! При всех случаях наложения жгута должна быть оставлена записка с указанием времени наложения жгута.
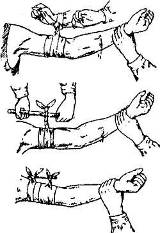
Рис. 6. Этапы наложения эластического резинового жгута
Внутреннее кровотечение.
Признаки: внезапно наступившая бледность лица, побледнение и похолодание рук, стоп, учащение пульса, головокружение, шум в ушах, холодный пот, обморочное состояние.
При первых признаках внутреннего кровотечения заболевшего нужно немедленно направить в лечебное учреждение!
Внутреннее кровотечение в голове, груди, животе можно остановить только на операционном столе. Необходимо положить холод и срочно доставить в лечебное учреждение.
Венозное кровотечение
Признаки. Кровь более темная, чем при артериальном кровотечении; вытекает из раны медленнее не пульсирующей, а непрерывной струей.
Помощь: приподнять конечность и наложить давящую повязку.
Носовое кровотечение
Причины: удар, ковыряние в носу, колебания атмосферного давления и влажности, физическое перенапряжение, переедание, духота, перегрев, гипертонический криз.
Действия:
1. Сядьте, слегка наклонив голову вперед, и дайте стечь крови — это недолго. Не запрокидывайте голову, иначе кровь попадет в желудок, что может вызвать рвоту;
2. Сожмите на 5 минут нос чуть выше ноздрей и дышите ртом;
3. Приложите холод к переносице и на затылок (мокрый платок, снег, лед);
4. Для остановки кровотечения смочите ватный тампон раствором трехпроцентной перекиси водорода и вставьте в нос;
5. Немного полежите. После остановки кровотечения осторожно извлеките тампон. Избегайте резких движений. Не сморкайтесь. Не ешьте горячей пищи в ближайшие часы.
При большой потере крови: уложите пострадавшего на спину (голова ниже туловища); если нет ранений брюшной полости, можно дать обильное питье с солью или сахаром; срочно доставьте в лечебное учреждение, где следует организовать вливание крови или кровезаменителей.
1.2 Травматический шок
Травматический шок является общей реакцией организма на действие повреждающего фактора, в результате которого происходит мобилизация всех жизненно важных органов и систем организма до критического уровня. Тяжесть шока определяют: болевой синдром, кровопотеря, интоксикация продуктами распада тканей, нарушение деятельности ЦНС, сердечно-сосудистой и дыхательной систем, метаболический ацидоз. Часто тяжесть шока не зависит от масштабов повреждения и шок развивается при сравнительно небольших повреждениях.
Конкретные мероприятия по оказанию неотложной помощи пострадавшему включают в себя: остановку кровотечения, проведение инфузионной терапии, приведение в соответствие дефицита ОЦК, адекватное обезболивание, коррекцию нарушений дыхания и кислотно-основного равновесия, а так же поддерживающая терапия.
Успех лечения травматического шока во многом зависит от ранней диагностики, принятия адекватных и квалифицированных мер первой помощи, максимально комплексным проведением неотложных мероприятий в соответствии с тяжестью состояния.
2. Краткая медицинская характеристика ожогов и первая помощь при них
Пожары и катастрофы, аварии и взрывы стали бичом цивилизации, уносящим тысячи жизней. Жертвы рокового стечения обстоятельств, террористических актов и войн сгорают заживо или умирают в страшных мучениях от полученных ожогов. Умерших было бы значительно меньше, а мучения пострадавших были бы не такими сильными, если бы уже с первых минут им правильно начали оказывать неотложную медицинскую помощь.
Последствия ожога кожи даже обычным кипятком очень часто приводят к смерти в течение нескольких суток. Причиной гибели становится ожоговый шок или ожоговая болезнь, которые проявляются при глубоких поражениях тканей или больших площадях ожоговой поверхности. Принято считать, что если площадь поражения превышает 10% всей поверхности тела, то развитие ожогового шока и ожоговой болезни неизбежно (одна ладонь — 1%).
Другим фактором, влияющим на тяжесть состояния пострадавшего и дальнейший прогноз, является степень и глубина ожога. Глубина поражения тканей во многом определяет тяжесть интоксикации продуктами распада, которая в большинстве случаев становится причиной смерти уже в первые сутки.
I степень – покраснение кожи.
II степень – появление пузырей, заполненных прозрачной жидкостью.
III – IV степени – полное разрушение кожи и подлежащего мышечного слоя.
Оказание неотложной помощи при термических ожогах.
1. При ожогах I степени без образования пузырей и сохраненной целостности кожных покровов — приложите холод на место ожога или подставьте его под струю холодной воды на 5 — 10 минут. Обработайте обожженную поверхность спиртом, одеколоном или водкой.
2. При ожогах II — IV степени с повреждением кожных покровов обработайте ожоговую поверхность пенообразующими аэрозолями или накройте стерильной (чистой) простыней или салфеткой.
3. Поверх чистой ткани положите пузыри со льдом, пакеты со снегом или холодной водой.
4. Дайте пострадавшему 2 — 3 таблетки анальгина.
5. До прибытия и при длительном ожидании «Скорой помощи» дайте обильное теплое питье.
Запомните! Недопустимо!
1. Смазывать ожоговую поверхность жиром, посыпать крахмалом или мукой;
2. Сдирать с поврежденной поверхности остатки одежды;
3. Вскрывать ожоговые пузыри;
4. Туго бинтовать обожженную поверхность, накладывать пластырь;
5. Смывать грязь и сажу с поврежденной кожи;
6. Обрабатывать спиртом, йодом и другими спиртсодержащими растворами поврежденную поверхность кожи;
7. Без назначения врача прибегать к использованию наркотических анальгетиков.
Оказание неотложной помощи при химических ожогах.
При поражениях любой агрессивной жидкостью (кислотой, щелочью, растворителем, спецтопливом, маслами и т. п.):
1. Немедленно снимите одежду, пропитанную химическим веществом;
2. Обильно промойте под струей холодной воды или молоком, мыльной водой, слабым раствором питьевой соды.
Фосфор, попадая на кожу, вспыхивает и вызывает двойной ожог — химический и термический. Немедленно опустите обожженное место в холодную проточную воду на 10— 15 минут, палочкой удалите кусочки фосфора, наложите повязку.
Если на кожу попала негашеная известь, ни в коем случае нельзя допускать ее соприкосновения с влагой — произойдет бурная химическая реакция, что усилит травму. Удалите известь сухой тряпкой и обработайте ожог растительным или животным маслом.
Запомните!
1. Нельзя использовать сильнодействующие и концентрированные растворы кислот и щелочей для реакции нейтрализации на коже пострадавшего.
2. Получившему ожоги нужно чаще пить (небольшими порциями) воду: в 1 литре воды растворить чайную ложку соли или питьевой соды.
3. Накладываемую на ожог ткань в целях обеззараживания прогладьте утюгом или смочите в водке, или подержите над огнем.
3. Краткая медицинская характеристика Электротравм и первая помощь при них
3.1 Электроожоги и прочие электротравмы
Неисправности электроприборов и проводки, нарушение техники безопасности создают возможность человеку контактировать с оголенным проводом, розеткой, возникает электротравма. При электротравме появляются знаки тока Электроожоги. Знаки тока образуются в поверхностных слоях кожи при небольшом напряжении.
Электроожог возникает не только в месте непосредственного воздействия током, но повреждающее действие распростроняется по пути хода электротока, вплоть до места выхода его из тела. Электрический ток при прохождении через организм может вызвать три вида ожогов: Знаки тока, контактные ожоги, термические ожоги. Электроожоги проникают во все слои мягких тканей и кости. При действии тока выше 380. В. возникают глубокие изменения тканей не только на месте контакта, но и на сгибательных поверхностях суставов и в естественных складках, так как мышцы сокращаются и суставы находятся в положении резкого сгибания. При электротравме возникают ожоги III – IV степени.
Ожоги, вызванные электротоком, обладают особенностью – они безболезненны. У человека пораженного током, развиваются общие и местные явления: обморок, остановка дыхания, судороги, параличи и даже шоковое состояние, а также термический ожог в виде знаков тока или знаков молнии – древовидных разветвлений красных полос на коже. При тяжелом поражении может наступить мгновенная смерть.
3.2 Первая помощь при поражении электротоком
Первая помощь при электротравме заключается в немедленном отключении человека от электросети (выключить рубильник, вывернуть пробку или пересечь провод). Освобождающему пострадавшего от электропроводов необходимо надеть резиновые перчатки или, если их нет, обмотать руки куском шелковой, шерстяной ткани и пользоваться сухой деревянной палкой. На ногах должны быть резиновые сапоги, стоять надо на сухой доске или стекле. Голыми руками прикасаться к пострадавшему НЕЛЬЗЯ!
После отключения пострадавшего от источника тока, если признаки жизни отсутствуют, делают искусственное дыхание, дают вдыхать нашатырный спирт, растирают одеколоном, согревают тело. На место электроожога накладывают стерильную повязку, срочно вызывают врача или после восстановления дыхания доставляют в больницу.
После травмы в течение длительного времени у человека наблюдается повышенная нервозность, раздражительность, пугливость, они обидчивы, плохо спят, быстро утомляются.
4. Краткая медицинская характеристика обморожений и первая помощь при них
4.1 Признаки обморожения и общего переохлаждения:
Обморожение представляет собой повреждение какой-либо части тела (вплоть до омертвения) под воздействием низких температур. Чаще всего обморожения возникают в холодное зимнее время при температуре окружающей среды ниже -10oС - 20o С. При длительном пребывании вне помещения, особенно при высокой влажности и сильном ветре, обморожение можно получить осенью и весной при температуре воздуха выше нуля.
К обморожению на морозе приводят тесная и влажная одежда и обувь, физическое переутомление, голод, вынужденное длительное неподвижное и неудобное положение, предшествующая холодовая травма, ослабление организма в результате перенесённых заболеваний, потливость ног, хронические заболевания сосудов нижних конечностей и сердечно-сосудистой системы, тяжёлые механические повреждения с кровопотерей, курение и пр.
Статистика свидетельствует, что почти все тяжёлые обморожения, приведшие к ампутации конечностей, произошли в состоянии сильного алкогольного опьянения .
Под влиянием холода в тканях происходят сложные изменения, характер которых зависит от уровня и длительности снижения температуры. При действии температуры ниже -30oС основное значение при обморожении имеет повреждающее действие холода непосредственно на ткани, и происходит гибель клеток. При действии температуры до -10o - -20oС, при котором наступает большинство обморожений, ведущее значение имеют сосудистые изменения в виде спазма мельчайших кровеносных сосудов. В результате замедляется кровоток, прекращается действие тканевых ферментов.
- кожа бледно-синюшная;
температурная, тактильная и болевая чувствительность отсутствуют или резко снижены;
при отогревании появляются сильные боли, покраснение и отек мягких тканей;
при более глубоком повреждении через 12-24 ч. возможно появление пузырей с кровянистым содержимым;
при общем переохлаждении ребенок вял, безучастен к окружающему, его кожные покровы бледные, холодные, пульс частый, артериальное давление снижено, температура тела ниже 36° С.
Признаки глубокого обморожения, при которых необходима срочная квалифицированная медицинская помощь:
· чувствительность обмороженных участков не восстанавливается;сохраняются сильные боли;
· сохраняется бледность кожных покровов;
· если надавить пальцем на кожу, а затем убрать палец, цвет кожи не меняется;
· появляются пузыри с кровянистым содержимым.
4.2 Степени обморожения
Обморожение I степени (наиболее лёгкое) обычно наступает при непродолжительном воздействии холода. Поражённый участок кожи бледный, после согревания покрасневший, в некоторых случаях имеет багрово-красный оттенок; развивается отёк. Омертвения кожи не возникает. К концу недели после обморожения иногда наблюдается незначительное шелушение кожи. Полное выздоровление наступает к 5 - 7 дню после обморожения. Первые признаки такого обморожения - чувство жжения, покалывания с последующим онемением поражённого участка. Затем появляются кожный зуд и боли, которые могут быть и незначительными, и резко выраженными.
Обморожение II степени возникает при более продолжительном воздействии холода. В начальном периоде имеется побледнение, похолодание, утрата чувствительности, но эти явления наблюдаются при всех степенях обморожения. Поэтому наиболее характерный признак - образование в первые дни после травмы пузырей, наполненных прозрачным содержимым. Полное восстановление целостности кожного покрова происходит в течение 1 - 2 недель, грануляции и рубцы не образуются. При обморожении II степени после согревания боли интенсивнее и продолжительнее, чем при обморожении I степени, беспокоят кожный зуд, жжение.
При обморожении III степени продолжительность периода холодового воздействия и снижения температуры в тканях увеличивается. Образующиеся в начальном периоде пузыри наполнены кровянистым содержимым, дно их сине-багровое, нечувствительное к раздражениям. Происходит гибель всех элементов кожи с развитием в исходе обморожения грануляций и рубцов. Сошедшие ногти вновь не отрастают или вырастают деформированными. Отторжение отмерших тканей заканчивается на 2 - 3-й неделе, после чего наступает рубцевание, которое продолжается до 1 месяца. Интенсивность и продолжительность болевых ощущений более выражена, чем при обморожении II степени.
Обморожение IV степени возникает при длительном воздействии холода, снижение температуры в тканях при нём наибольшее. Оно нередко сочетается с обморожением III и даже II степени. Омертвевают все слои мягких тканей, нередко поражаются кости и суставы.
Повреждённый участок конечности резко синюшный, иногда с мраморной расцветкой. Отёк развивается сразу после согревания и быстро увеличивается. Температура кожи значительно ниже, чем на окружающих участок обморожения тканях. Пузыри развиваются в менее обмороженных участках, где имеется обморожение III - II степени. Отсутствие пузырей при развившемся значительно отёке, утрата чувствительности свидетельствуют об обморожении IV степени.
В условиях длительного пребывания при низкой температуре воздуха возможны не только местные поражения, но и общее охлаждение организма . Под общим охлаждением организма следует понимать состояние, возникающее при понижении температуры тела ниже 34oС.
Наступлению общего охлаждения способствуют те же факторы, что и пари обморожении: высокая влажность воздуха, отсыревшая одежда, сильный ветер, физическое переутомление, психическая травма, перенесённые заболевания и травмы.
Различают лёгкую, среднюю и тяжёлую степени общего охлаждения.
Лёгкая степень: температура тела 32-34oС. Кожные покровы бледные или умеренно синюшные, появляются <гусиная кожа>, озноб, затруднения речи. Пульс замедляется до 60-66 ударов в минуту. Артериальное давление нормально или несколько повышено. Дыхание не нарушено. Возможны обморожения I-II степени.
Средняя степень: температура тела 29-32oС, характерны резкая сонливость, угнетение сознания, бессмысленный взгляд. Кожные покровы бледные, синюшные, иногда с мраморной окраской, холодные на ощупь. Пульс замедляется до 50-60 ударов в минуту, слабого наполнения. Артериальное давление снижено незначительно. Дыхание редкое - до 8-12 в минуту, поверхностное. Возможны обморожения лица и конечностей I - IV степени.
Тяжёлая степень: температура тела ниже 31С. Сознание отсутствует, наблюдаются судороги, рвота. Кожные покровы бледные, синюшные, холодные на ощупь. Пульс замедляется до 36 ударов в минуту, слабого наполнения, имеет место выраженное снижение артериального давления. Дыхание редкое, поверхностное - до 3-4 в минуту. Наблюдаются тяжёлые и распространённые обморожения вплоть до оледенения.
4.3 Первая помощь при обморожениях
Действия при оказании первой медицинской помощи различаются в зависимости от степени обморожения, наличия общего охлаждения организма, возраста и сопутствующих заболеваний.
Первая помощь состоит в прекращении охлаждения, согревании конечности, восстановления кровообращения в поражённых холодом тканях и предупреждения развития инфекции. Первое, что надо сделать при признаках обморожения - доставить пострадавшего в ближайшее тёплое помещение, снять промёрзшую обувь, носки, перчатки. Одновременно с проведением мероприятий первой помощи необходимо срочно вызвать врача, скорую помощь для оказания врачебной помощи.
При обморожении I степени охлаждённые участки следует согреть до покраснения тёплыми руками, лёгким массажем, растираниями шерстяной тканью, дыханием, а затем наложить ватно-марлевую повязку.
При обморожении II-IV степени быстрое согревание, массаж или растирание делать не следует . Наложите на поражённую поверхность теплоизолирующую повязку (слой марли, толстый слой ваты, вновь слой марли, а сверху клеёнку или прорезиненную ткань). Поражённые конечности фиксируют с помощью подручных средств (дощечка, кусок фанеры, плотный картон), накладывая и прибинтовывая их поверх повязки. В качестве теплоизолирующего материала можно использовать ватники, фуфайки, шерстяную ткань и пр.
Пострадавшим дают горячее питьё, горячую пищу, небольшое количество алкоголя, по таблетке аспирина, анальгина, по 2 таблетки "Но-шпа" и папаверина.
Не рекомендуется растирать больных снегом, так как кровеносные сосуды кистей и стоп очень хрупки и поэтому возможно их повреждение, а возникающие микроссадины на коже способствуют внесению инфекции. Нельзя использовать быстрое отогревание обмороженных конечностей у костра, бесконтрольно применять грелки и тому подобные источники тепла, поскольку это ухудшает течение обморожения. Неприемлемый и неэффективный вариант первой помощи - втирание масел, жира, растирание спиртом тканей при глубоком обморожении.
При общем охлаждении лёгкой степени достаточно эффективным методом является согревание пострадавшего в тёплой ванне при начальной температуре воды 24oС, которую повышают до нормальной температуры тела.
При средней и тяжёлой степени общего охлаждения с нарушением дыхания и кровообращения пострадавшего необходимо как можно скорее доставить в больницу.
4.4 "Железное" обморожение
В практике встречаются и холодовые травмы, возникающие при соприкосновении теплой кожи с холодным металлическим предметом. Стоит любопытному малышу схватиться голой рукой за какую-нибудь железку или, того хуже, лизнуть ее языком, как он намертво к ней прилипнет. Освободиться от оков можно, только отодрав их вместе с кожей. Картина прямо-таки душераздирающая: ребенок визжит от боли, а его окровавленные руки или рот приводят родителей в шок.
К счастью, "железная" рана редко бывает глубокой, но все равно ее надо срочно продезинфицировать. Сначала промойте ее теплой водой, а затем перекисью водорода. Выделяющиеся пузырьки кислорода удалят попавшую внутрь грязь. После этого попытайтесь остановить кровотечение. Хорошо помогает приложенная к ране гемостатическая губка, но можно обойтись и сложенным в несколько раз стерильным бинтом, который нужно как следует прижать и держать до полной остановки кровотечения. Но если рана очень большая, надо срочно обращаться к врачу.
Бывает, что прилипший ребенок не рискует сам оторваться от коварной железки, а громко зовет на помощь. Ваши правильные действия помогут избежать глубоких ран. Вместо того, чтобы отрывать кожу "с мясом", просто полейте прилипшее место теплой водой (но не слишком горячей!). Согревшись, металл обязательно отпустит своего незадачливого пленника.
Раз уж разговор зашел о металлических предметах, напомним, что на морозе они забирают у ребенка тепло. Поэтому зимой нельзя давать детям лопатки с металлическими ручками. А металлические части санок обязательно обмотайте материей или закройте старым одеялом. Не разрешайте детям долго кататься на каруселях и качелях, лазить по металлическим снарядам, которые установлены в каждом дворе. И обязательно защищайте их руки варежками.
4.5 Профилактикапереохлаждения и обморожений
Есть несколько простых правил, которые позволят вам избежать переохлаждения и обморожений на сильном морозе:
· Не пейте спиртного - алкогольное опьянение (впрочем, как и любое другое) на самом деле вызывает большую потерю тепла, в то же время вызывая иллюзию тепла. Дополнительным фактором является невозможность сконцентрировать внимание на признаках обморожения.
· Не курите на морозе - курение уменьшает периферийную циркуляцию крови, и таким образом делает конечности более уязвимыми.
· Носите свободную одежду - это способствует нормальной циркуляции крови. Одевайтесь как "капуста" - при этом между слоями одежды всегда есть прослойки воздуха, отлично удерживающие тепло. Верхняя одежда обязательно должна быть непромокаемой.
· Тесная обувь, отсутствие стельки, сырые грязные носки часто служат основной предпосылкой для появления потертостей и обморожения. Особое внимание уделять обуви необходимо тем, у кого часто потеют ноги. В сапоги нужно положить теплые стельки, а вместо хлопчатобумажных носков надеть шерстяные - они впитывают влагу, оставляя ноги сухими.
· Не выходите на мороз без варежек, шапки и шарфа. Лучший вариант - варежки из влагоотталкивающей и непродуваемой ткани с мехом внутри. Перчатки же из натуральных материалов хоть и удобны, но от мороза не спасают. Щеки и подбородок можно защитить шарфом. В ветреную холодную погоду перед выходом на улицу открытые участки тела смажьте специальным кремом.
· Не носите на морозе металлических (в том числе золотых, серебряных) украшений - колец, серёжек и т.д. Во-первых, металл остывает гораздо быстрее тела до низких температур, вследствие чего возможно "прилипание" к коже с болевыми ощущениями и холодовыми травмами. Во-вторых, кольца на пальцах затрудняют нормальную циркуляцию крови. Вообще на морозе старайтесь избегать контакта голой кожи с металлом.
· Пользуйтесь помощью друга - следите за лицом друга, особенно за ушами, носом и щеками, за любыми заметными изменениями в цвете, а он или она будут следить за вашими.
· Не позволяйте обмороженному месту снова замерзнуть - это вызовет куда более значительные повреждения кожи.
· Не снимайте на морозе обувь с обмороженных конечностей - они распухнут и вы не сможете снова одеть обувь. Необходимо как можно скорее дойти до теплого помещения. Если замерзли руки - попробуйте отогреть их под мышками.
· Вернувшись домой после длительной прогулки по морозу, обязательно убедитесь в отсутствии обморожений конечностей, спины, ушей, носа и т.д. Пущенное на самотек обморожение может привести к гангрене и последующей потере конечности.
· Как только на прогулке вы почувствовали переохлаждение или замерзание конечностей, необходимо как можно скорее зайти в любое теплое место - магазин, кафе, подъезд - для согревания и осмотра потенциально уязвимых для обморожения мест.
· Если у вас заглохла машина вдали от населенного пункта или в незнакомой для вас местности, лучше оставаться в машине, вызвать помощь по телефону или ждать, пока по дороге пройдет другой автомобиль.
· Прячьтесь от ветра - вероятность обморожения на ветру значительно выше.
· Не мочите кожу - вода проводит тепло значительно лучше воздуха. Не выходите на мороз с влажными волосами после душа. Мокрую одежду и обувь (например, человек упал в воду) необходимо снять, вытереть воду, при возможности одеть в сухую и как можно быстрее доставить человека в тепло. В лесу необходимо разжечь костер, раздеться и высушить одежду, в течение этого времени энергично делая физические упражнения и греясь у огня.
· Бывает полезно на длительную прогулку на морозе захватить с собой пару сменных носков, варежек и термос с горячим чаем. Перед выходом на мороз надо поесть - вам может понадобиться энергия.
Следует учитывать, что у детей теплорегуляция организма еще не полностью настроена, а у пожилых людей и при некоторых болезнях эта функция бывает нарушена. Эти категории более подвержены переохлаждению и обморожениям, и это следует учитывать при планировании прогулки. Отпуская ребенка гулять в мороз на улице, помните, что ему желательно каждые 15-20 минут возвращаться в тепло и согреваться.
Наконец, помните, что лучший способ выйти из неприятного положения - это в него не попадать. Если вы не любите экстремальные ощущения, в сильный мороз старайтесь не выходить из дому без особой на то необходимости.
5. Краткая медицинская характеристика отморожений и первая помощь при них
Отморожение – повреждение тканей организма, вызванное действием низкой температуры. Появления зависят от степени отморожения: отечность, синюшность, болезненность кожи, образование пузырей (заживление без последствий) омертвление мягких тканей и даже кости.
5.1 Причины отморожения
Отморожение происходит при нахождении на холоде длительное время, когда организм человека уже не в состоянии обеспечивать терморегуляцию тела. Такие внешние условия, как температура окружающей среды, влажность, ветер и длительность их воз-действия оказывают влияние на терморегуляцию организма и на то, как скоро может наступить отморожение части тела.
Признаками отморожения являются:
· отсутствие чувствительности в пораженной области,
· окоченение,
· восковой цвет кожи,
· кожа холодная при прикосновении
· изменение цвета кожи (кожа покрасневшая, пожелтевшая, посиневшая).
5.2 Первая доврачебная помощь при отморожении
Сначала окажите помощь как при признаках гипотермии (переохлаждения).
· Проводите обработку пораженной части осторожно, легкими массирующими движениями, никогда сильно не растирайте ее, так как это приводит к еще большим повреждениям.
· Согрейте отмороженную часть тела руками или другими частями тела.
· Если отмороженная часть тела не приобретает нормального цвета, погрузите ее в теплую воду с температурой 38-42 градуса. Если вода на ощупь вызывает чувство дискомфорта, значит она слишком горячая.
· Держите поврежденную часть тела в теплой воде до тех пор, пока отмороженная область не покраснеет и не станет теплой на ощупь.
· Забинтуйте поврежденную область сухой стерильной повязкой.
При отморожении пальцев рук или ног. Проложите между ними вату или марлю. Не вскрывайте образовавшиеся пузыри. Как можно скорее доставьте пострадавшего к врачу.
5.3 Первая медицинская помощь при отморожении
Повреждение тканей в результате воздействия низкой температуры, называется отморожением. Наиболее подвержены отморожению конечности, уши, нос. Вначале пострадавший ощущает чувство холода, сменяющееся онемением, при котором исчезают боли, а затем и всякая чувствительность. Первая медицинская помощь заключается в немедленном согревании пострадавшего и особенно отмороженной части. Для этого чело-века вносят или вводят в тёплое помещение, снимают обувь и перчатки. Отмороженную часть тела легко и бережно массируют чистыми руками, затем помещают в ёмкость с тёплой водой (30-32о С). За 20-30 минут температуру воды постепенно доводят до 38-39о С. После согревания, повреждённую часть тела вытирают насухо, закрывают стерильной повязкой и тепло укутывают. Пострадавшего необходимо тепло укрыть, дать горячее питьё, обезболивающие средства, организовать быстрейшую доставку в лечебное учреждение.
Внимание! Отмороженные участки тела нельзя смазывать жиром или мазями, растирать снегом, помещать в горячую воду.
Отморожение является разновидностью холодовой травмы. При поверхностном отморожении повреждение затрагивает лишь кожу. При глубоком - повреждается и кожа, и подкожные ткани. Оба типа отморожения являются опасными. При отморожении межклеточная и внутриклеточная жидкость замерзает и расширяется, приводя к припух-лости. Кристалы льда и припухлость вызывают повреждение или гибель клеток. Отмо-рожение может привести к потере кистей, ступней, пальцев рук и ног.
6. Краткая медицинская характеристика переломов и первая помощь при них
Переломом называется полное или частичное нарушение целостности кости под воздействием внешней силы. Различают переломы травматические (при ударе, толчке, падении или попадании в кость какого-либо брошенного предмета) и патологические (при туберкулезе, остеомиелите и пр.)
Характерные общие симптомы перелома любой кости:
· деформация и укорочение конечности;
· подвижность кости в месте повреждения;
· ощущение костного хруста при ощупывании места перелома;
· боль в травмированном месте;
· нарушение функции конечности;
· припухлость тканей в области перелома.
Кроме того, значительная часть переломов сопровождается нарушением общего состояния потерпевшего, так как при переломе может развиться острая кровопотеря и как следствие — шок.
Признаки открытого перелома конечностей: наличие раны, часто с кровотечением; в ране видны костные отломки; конечность деформирована и отечна.
Признаки закрытого перелома конечностей: сильная боль при движении или при нагрузке на конечность по оси; деформация и отек конечности; синюшный цвет кожи; подвижность конечности в необычном месте; неестественное положение конечности.
Признаки перелома позвоночника: боль в спине, потеря чувствительности в ногах (пострадавший не чувствует укола булавкой).
Для транспортировки переложите пострадавшего на щит (дверь). Чтобы он не двигался, привяжите его к носилкам (двери, щиту).
При подозрении на повреждение шейного отдела позвоночника (особенно при ударе сзади), оберните шею неплотно в несколько слоев лентой из полотенца и бумаги (газеты) шириной 12 -14 см для обеспечения упора (поддержки) затылка и подбородка. Закрепите (не затягивая) галстуком или ремнем. Проверьте, есть ли пульс на сонной артерии. Другой вариант - привяжите палку (доску) от спины к голове.
Нельзя! Перемещать пострадавшего, снимать с него одежду или позволять ему шевелиться.
Признаки повреждения костей черепа: выделение крови или бесцветной жидкости из ушей и из носа; потеря сознания
Оказание неотложной помощи:
1. Уложите пострадавшего на живот и поверните голову в ту сторону, с которой выделяется больше жидкости;
2. Наложите на голову (свободно) стерильную повязку. Положите холод;
3. Обеспечьте покой, тепло к ногам;
4. Следите за пульсом и дыханием до прибытия врача или доставки в лечебное учреждение;
5. Транспортировка осуществляется только лежа.
Оказание неотложной помощи при переломах костей конечностей:
1. Освободите конечности от воздействия травмирующих факторов;
2. Остановите кровотечение;
3. Дайте как можно быстрее обезболивающее (2 таблетки растолченного аналгетика положить под язык или 50—100 граммов водки, промедол внутримышечно);
4. Наложите повязки на раны;
5. Зафиксируйте конечность с помощью шин или подручных средств (ветка, доска) поверх одежды. При открытых переломах сначала наложите повязку на рану и только затем — шину;
6. Укройте пострадавшего, особенно при холодной погоде;
7. Обеспечьте доставку в лечебное учреждение.
Иммобилизация при переломах
Под иммобилизацией понимают создание неподвижности поврежденной части тела. Основные принципы транспортной иммобилизации:
1. Шина должна захватывать два сустава — выше и ниже перелома;
2. При иммобилизации необходимо придать конечности физио-логическое положение, если это невозможно, то такое положение, которое менее всего травматично;
3. При открытых переломах вправление отломков не производят, а накладывают стерильную повязку;
4. Нельзя накладывать шину на тело, необходимо подложить одежду, вату, полотенце;
5. Во время перекладывания пострадавшего на носилки (или с носилок) поврежденную конечность необходимо держать дополнительно.


Рис. 10. Иммобилизация предплечья с помощью суповой ложки и верхней конечности с помощью косынки.

Рис. 11. Иммобилизация конечности при переломе плеча и предплечья
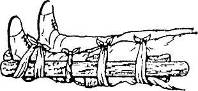
Рис. 12. Иммобилизация перелома голени с помощью двух досок
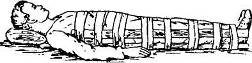
Рис. 13. Иммобилизация перелома бедра с помощью одной доски
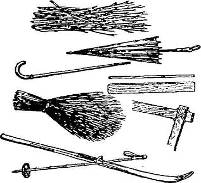
Рис. 14. Подручные средства для иммобилизации
7. Краткая медицинская характеристика синдрома позиционного сдавления и первая помощь при них
7.1 Синдром позиционного сдавления
Синдром позиционного сдавления является одной из "бытовых" разновидностей синдрома длительного сдавления, однако в отличие от последнего имеет ряд специфических особенностей, касающихся этиологии и патогенеза, клинического течения и лечебной тактики. Для развития этого заболевания необходимо сочетание нескольких факторов. С одной стороны, необходимо длительное пребывание больного в коматозном состоянии или в состоянии глубокого патологического сна, что чаще всего обусловлено отравлением алкоголем или его суррогатами, наркотиками, угарным или выхлопными газами. С другой стороны, необходимым условием развития синдрома позиционного сдавления является травма мягких тканей, чаще конечностей, обусловленная позиционным сдавление массой тела при длительном пребывании пострадавшего в неудобном положении с подвернутыми под себя сдавленными или согнутыми в суставах конечностями, либо при длительном свисании конечности через край какого-нибудь твердого предмета.
7.2 Лечение
Интенсивная терапия синдрома длительного сдавления включает ряд этапов.
Первая помощь должна включать в себя иммобилизацию поврежденной конечности, ее бинтование.
Первая врачебная помощь заключается в налаживании инфузионной терапии, независимо от уровня АД, проверка и коррекция иммобилизации, введение обезболивающих и седативных средств. В качестве первых инфузионных сред желательно использовать реополиглюкин, 5% раствор глюкозы, 4% раствор гидрокарбоната натрия.
Лечение в стационаре основано на комплексном сочетании нескольких лечебных методов, каждый из которых в определенный период заболевания становится ведущим.
Сюда относят:
· инфузионная терапия, включающая обязательно использование свежезамороженной плазмы,
· низкомолекулярных декстранов / реополиглюкин/, дезинтоксикационных средств /гемодез и др./;
· экстракорпоральная детоксикация /плазмоферез, гемосорбция/;
· гипербарическая оксигенация с целью улучшения микроциркуляции и уменьшения степени
· выраженностьгипоксии периферических тканей;
· гемодиализ аппаратами искусственной почки в период острой почечной недостаточности;
· оперативные вмешательства по показаниям - фасциотомии, некрэктомии, ампутации конечностей;
Необходимо строгое соблюдение асептики и антисептики, кварцевание всех помещений, диетический режим /ограничение воды и исключение фруктов/ в период острой почечной недостаточности.
Особенности проводимой терапии зависят от периода развития заболевания.
Терапия в период эндогенной интоксикации без признаков острой почечной недостаточности:
производят пункцию центральной вены;
1. Инфузионная терапия в объеме не менее 2 литров в сутки. В состав трансфузионных сред должны входить:
· свежезамороженная плазма 500-700 мл/сут,
· раствор глюкозы с витаминами группы С, В 5% до 1000 мл,
· альбумин 5%-200 мл (5%-10%),
· раствор гидрокарбоната натрия 4% - 400 мл,
· дезинтоксикационные препараты,
· низкомолекулярные препараты (декстраны).
Состав трансфузионных сред, объем инфузий корригируется в зависимости от суточного диуреза, данных кислото-щелочного состояния, степени интоксикации, проведенного оперативного вмешательства. Необходим строгий учет количества выделяемой мочи, при необходимости - катетеризация мочевого пузыря.
2. проведение экстракорпоральной детоксикации, прежде всего плазмофереза, показано всем больным, имеющим признаки интоксикации, длительность сдавления свыше 4 часов, выраженные локальные изменения поврежденной конечности независимо от площади сдавления.
3. Сеансы гипербарической оксигенации (ГБО) 1-2 раза в сутки с целью уменьшения гипоксии тканей.
4. Медикаментозная терапия:
- стимуляция диуреза назначением диуретических средств (до 80 мг лазикса в сутки, эуфиллина),
- применение дезагрегантов и средств, улучшающих микроциркуляцию (курантил, трентал, никотиновая кислота),
- для профилактики тромбообразования и ДВС-синдрома назначается гепарин по 2500 ЕД п/к 4 р/сут,
- антибактериальная терапия для профилактики гнойных осложнений,
- сердечно-сосудистые препараты по показаниям.
5. Хирургическое лечение. Тактика зависит от состояния и степени ишемии поврежденной конечности. Различают 4 степени ишемии конечности:
1 степень - незначительный индуративный отек мягких тканей и их напряжение. Кожа бледная, на границе поражения несколько выбухает над здоровой, Признаков нарушения кровообращения нет. Показано консервативное лечение, которое дает благоприятный эффект.
2 степень - умеренно выраженный индуративный отек мягких тканей и их напряжение. Кожа бледная, с участками незначительного цианоза. Через 24-36 часов после освобождения от сдавления могут образовываться пузыри с прозрачно-желтоватым содержимым - фликтены, при удалении которых обнаруживается влажная нежно-розовая поверхность, Усиление отека в последующие дни свидетельствует о нарушении венозного кровообращения и лимфоотока. Недостаточно адекватное консервативное лечение может привести к прогрессированию нарушений микроциркуляции, микротромбозам, нарастанию отека и сдавлению мышечной ткани.
3 степень - выраженный индуративный отек и напряжение мягких тканей. Кожные покровы цианотичны или "мраморного" вида. Кожная температура заметно снижается. Через 12-24 часа после освобождения от сдавления появляются пузыри с геморрагическим содержимым. Под эпидермисом обнажается влажная поверхность темно-красного цвета. Индуративный отек, цианоз быстро нарастает, что свидетельствует о грубых нарушениях микроциркуляции, тромбозе вен. Консервативное лечение в данном случае не эффективно, приводит к некротическому процессу. Необходимо производить широкие лампасные разрезы с рассечением фасциальных футляров для устранения сдавления тканей и восстановления кровотока. Развивающаяся при этом обильная раневая плазмопотеря снижает степень интоксикации.
4 степень - индуративный отек умеренно выражен, однако ткани резко напряжены. Кожные покровы синюшно-багрового цвета, холодные. На поверхности кожи эпидермальные пузыри с геморрагическим содержимым. После удаления эпидермиса обнажается цианотично-черная сухая поверхность. В последующие дни отек практически не нарастает, что свидетельствует о глубоком нарушении микроциркуляции, недостаточности артериального кровотока, распространенном тромбировании венозных сосудов.
Широкая фасциотомия в этих случаях обеспечивает максимально возможное восстановление кровообращения, позволяет отграничить некротический процесс в более дистальных отделах, снижает интенсивность всасывания токсических продуктов. В случае необходимости ампутация производится в более дистальных отделах конечности.
Особенно следует отметить, что у больных после хирургического вмешательства (фасциотомия, ампутация) общий объем инфузионной терапии возрастает до 3-4 литров в сутки. В составе инфузионных сред увеличивается объем свежезамороженной плазмы и альбумина в связи с выраженной плазмопотерей через раневую поверхность.
В период почечной недостаточности ограничивается прием жидкости. При снижении диуреза до 600 мл в сутки проводят гемодиализ вне зависимости от уровня азотистых шлаков в крови. Экстренными показаниями к гемодиализу являются анурия, гиперкалиемия более 6 ммоль/л, отек легких, отек головного мозга.
Инфузионная терапия в междиализный период включает в себя преимущественно свежезамороженную плазму, альбумин, 10% раствор глюкозы, 4% раствор гидрокарбоната натрия. Общий объем инфузии уменьшается до 1000 - 1500 мл в сутки.
В 3 период синдрома длительного сдавления на первый план выступает задача лечения местных проявлений и гнойных осложнений. Особого внимания требует профилактика генерализации инфекции с развитием сепсиса. Принципы лечения инфекционных осложнений те же, что и при классической гнойной инфекции.
Таким образом, интенсивная терапия синдрома длительного сдавления требует активной работы коллектива врачей - хирургов, анестезиологов, терапевтов, нефрологов, травматологов, каждый из которых на определенном этапе становится ведущим.
Литература
1.Основы медицинских знаний: Учебное пособие. Р.В. Тонкова Ямпольская, Т. Я. Черток, И. Н. Алферова. М. : Просвещение 1981. – 319с.
2. Основы первой медицинской помощи Трушкин А.Г., Гарликов Н.Н., Двуреченская В.М. и др. 2005 г.
3. Интенсивная терапия ожоговой болезни Клигуненко Е.Н. 20054.Первая медицинская помощь:Что делать, если рядом нет врача Вишневский Аркадий 2005 г.
5. Ожоги: интенсивная терапия. Учебное пособие для ВУЗов Назаров Игорь 2007 г.
6. Артюнина Г.П., Игнатькова С.А. Основы медицинских знаний: Здоровье, болезнь и образ жизни: Учебное пособие для высшей школы. – 2-е изд., перераб. – М.; Академический Проект, 2004 – 560 с
7. Инькова А.Н. Справочник врача скорой неотложной медицинской помощи. Издание пятое, стереотипное. /Серия «Медицина для вас». – Ростов-на-Дону: «Феникс», 2003. 352 с.
8. Методическое пособие для самостоятельной работы слушателей отделения повышения квалификации, мед. сестёр и фельдшеров. Тема: Интенсивная терапия неотложных состояний и реанимация / Кольский медицинский колледж; сост. Егоренков С.А., Даценко А.М. Апатиты: КМК, 2002. – 72 с.
9. Первая медицинская помощь. Полный справочник. – М.: Изд. ЭКСМО, 2003. –768 с.
10. Справочник по неотложной медицинской помощи/ Сост. В.И.Бородулин. – М.: ООО «Издательский дом «ОНИКС 21 век»: ООО «Издательство «Мир и Образование», 2003. – 704 с.: ил.
11. Справочник фельдшера. – М.: Изд-во ЭКСМО-Пресс, 2002. – 1020 с.
© 2009 База Рефератов